Тромбоцитопения. Этиология. Клиника. Современные методы лабораторной диагностики тромбоцитопении.
Врач клинической лабораторной диагностики Симаненкова Е.М.
13.11.2023.
Тромбоцитопенией называется состояние, при котором уровень тромбоцитов ниже 150·109 /л. Однако, учитывая некоторые различия нормальных значений в разных группах, а также возможные индивидуальные вариации вблизи нижней границы нормы, в реальной клинической практике обследование больных начинают при содержании тромбоцитов ниже 100·109 /л.
В норме количество тромбоцитов в периферической крови составляет 150–450·109 /л. Нормальные значения могут несколько различаться в зависимости от пола и возраста обследуемых лиц. Количество тромбоцитов в среднем несколько выше у женщин по сравнению с мужчинами и у детей по сравнению со взрослыми и пожилыми лицами. Существуют и популяционные различия в содержании тромбоцитов. Следует учитывать, что нижние и верхние границы нормальной концентрации тромбоцитов обычно рассчитывают по значениям, соответствующим 2,5% перцентилям. В связи с этим некоторые отклонения от нормы не обязательно являются признаками патологии, а могут отражать естественную вариабельность этого параметра.
Снижение количества тромбоцитов до 50·109 /л клинически обычно никак не проявляется и чаще всего обнаруживается при выполнении анализа крови по тем или иным показаниям. Регистрация геморрагических событий при количестве тромбоцитов выше 50·109 /л предполагает наличие каких-либо нарушений функциональной активности тромбоцитов, т.е. приобретенной или наследственной тромбоцитопатии. Снижение содержания тромбоцитов ниже 50·109/л уже ассоциировано с развитием умеренного геморрагического синдрома, а ниже 20·109 /л – с возможностью опасных спонтанных кровотечений.
Нарушения тромбоцитарного звена гемостаза могут быть обусловлены изменением содержания тромбоцитов в крови или нарушениями их функции. Для патологии тромбоцитарно-сосудистого гемостаза характерен микроциркуляторный (петехиально-пятнистый, синячковый) тип кровоточивости, характеризующийся легким появлением петехий (пятна на коже 1−2 мм, обусловленные капиллярным кровоизлиянием) и практически безболезненных синяков (экхимозов) на коже конечностей и туловища, реже − в области шеи и лица, а также склонностью к меноррагиям, носовым кровотечениям, гематурии. Возможны кровоизлияния в конъюнктивы, глазное дно, головной мозг, желудочно-кишечные кровотечения. Геморрагии легко провоцируются травмированием микрососудов – трением одежды, мытьем в бане, сжатием конечности манжетой (при измерении артериального давления) или резинками от чулок, а также подкожными инъекциями, легкими ушибами. Пробы на ломкость микрососудов (щипок, укол, манжетная, баночная) в большинстве случаев положительны, время кровотечения часто (не обязательно) удлинено.
Для корректного выявления тромбоцитопении необходимо учитывать возможные ошибки при подсчете тромбоцитов в автоматических анализаторах клеток крови, работающих по импедансному принципу (метод Коултера).
Во-первых, источником некорректного подсчета тромбоцитов может быть так называемая этилендиаминтетрауксусная кислота (ЭДТА)-зависимая псевдотромбоцитопения, обусловленная наличием в крови некоторых лиц антител против ЭДТА-зависимых антигенов тромбоцитов. Присутствие таких антител приводит к агрегации/агглютинации тромбоцитов при заборе крови в пробирки с ЭДТА в качестве антикоагулянта и ошибочному занижению количества тромбоцитов. Вероятность и величина ошибки возрастает с увеличением временного интервала между забором крови и проведением анализа и в тех случаях, когда кровь хранится при низкой температуре. Частота встречаемости ЭДТА-зависимой псевдотробоцитопении составляет 0,05–0,1%. Для исключения такого рода ошибок следует при низком содержании тромбоцитов и отсутствии у обследуемого геморрагического синдрома (особенно если кровь хранилась перед подсчетом более 30–60 мин и тем более при низкой температуре) провести микроскопический анализ тромбоцитов для выявления агглютинатов и/или повторить анализ крови в автоматическом счетчике, но с использованием в качестве антикоагулянта цитрата натрия.
Второй причиной ошибок может быть занижение количества тромбоцитов при наследственных патологиях тромбоцитов, ассоциированных с изменением их размера. Увеличение размера характерно для синдрома Бернара–Сулье [дефицит гликопротеина (ГП Ib)], синдрома серых тромбоцитов (дефицит альфа-гранул) и MYH-зависимых тромбоцитопатий (например, синдром Мея–Хеглина), а уменьшенный размер – для синдрома Вискотта–Олдрича. Все эти патологии сопровождаются снижением количества тромбоцитов, однако их неправильный подсчет (из-за увеличенного или уменьшенного размера) не позволяет провести точную оценку глубины тромбоцитопении.
В связи с этим при наличии признаков наследственной тромбоцитопении (геморрагический синдром с детского возраста, зарегистрированное нарушение какой-либо функциональной реакции тромбоцитов и т.д.) целесообразно подсчитать количество тромбоцитов с помощью микроскопии (с оценкой размера тромбоцитов) и/или с помощью проточной цитофлуориметрии. При использовании проточной цитофлуориметрии тромбоциты окрашивают антителами против специфических маркеров, обычно применяя антитела против ГП IIb/IIIa (СD41/CD61) или ГП Ib (CD42b).
В зависимости от механизма развития выделяют несколько патогенетических форм тромбоцитопении (табл. 1)
- Тромбоцитопении, обусловленные недостаточной продукцией тромбоцитов в костном мозге, что может наблюдаться при апластической анемии, химическом и радиационном поражении костного мозга, замещении костного мозга опухолевой тканью, дефиците витамина В12 и фолиевой кислоты, врожденной мегакариоцитарной гипоплазии, острых лейкозах, ряде других гемобластозов и т.д.
- Тромбоцитопении, обусловленные повышенным разрушением тромбоцитов. Иммунные тромбоцитопении можно разделить на четыре группы:
- аллоиммунные, при которых разрушение тромбоцитов связано с несовместимостью по одной из групповых систем крови, либо в связи с трансфузией реципиенту чужих тромбоцитов при наличии к ним антител, либо в связи с проникновением антител к ребенку от матери, предварительно иммунизированной антигеном, отсутствующим у нее, но имеющимся у ребенка;
– трансиммунные, при которых аутоантитела матери, страдающей аутоиммуной (идиопатической) тромбоцитопенической пурпурой, проникают через плаценту и вызывают тромбоцитопению у ребенка;
– гетероиммунные, связанные с нарушением антигенной структуры тромбоцита под влиянием вируса или с появлением нового антигена или гаптена;
– аутоиммунные, при которых антитела вырабатываются против собственного неизмененного антигена.
- Тромбоцитопении, обусловленные нарушением распределения пулов тромбоцитов. Это тромбоцитопении, обусловленные секвестрацией тромбоцитов в селезенке. Секвестрация тромбоцитов в селезенке может увеличиваться при заболеваниях, сопровождающихся спленомегалией (цирроз печени с портальной гипертензией, саркоидоз, болезни накопления и т.д.).
- Наследственные тромбоцитопении (чаще гипопродуктивные).
Таблица1. Классификация тромбоцитопений.
|
Тромбоцитопении |
Основные причины тромбоцитопений |
|
1.Тромбоцитопении, обусловленные снижением продукции тромбоцитов |
I. Гипопролиферация или гипоплазия мегакариоцитарного ростка костного мозга: 1) апластическая анемия 2) медикаментозная интоксикация 3) алкогольная интоксикация 4) вирусная инфекция 5) наследственная мегакариоцитарная аплазия 6) приобретенная изолированная амегакариоцитарная тромбоцитопеническая пурпура 7) длительная гипоксия II. Неэффективный тромбоцитопоэз:
3) дефицит тромбопоэтина 4) алкоголизм 5) вирусная инфекция 6) врожденные состояния III. Метаплазия мегакариоцитарного ростка костного мозга: 1) острые лейкоз 2) множественная миелома 3) лимфомы 4) метастазы злокачественных опухолей 5) миелофиброз 6) гранулематозные инфекции |
|
2.Тромбоцитопении, связанные с повышенным разрушением тромбоцитов или их «потреблением» |
1) аутоиммунные (идиопатическая тромбоцитопеническая пурпура; тромбоцитопении при системных заболеваниях соединительной ткани, системных васкулитах, лимфопролиферативных заболеваниях, при беременности, при приеме некоторых лекарственных средств) 2) изоиммунные, аллоиммунные, трансиммунные неонатальные тромбоцитопении; посттрансфузионная тромбоцитопения.
1) ДВС-синдром, 2) тромботическая тромбоцитопеническая пурпура, 3) гемолитико-уремический синдром 4)HELLP-синдром 5)респираторный дистресс синдром (РДС) 6) патология внутренней поверхности сосудов 7) ожоги 8) сепсис |
|
3.Тромбоцитопении, обусловленные нарушением распределения пула тромбоцитов |
Спленомегалия (неопластическая, инфекционная, конгестивная, неуточненного генеза). |
|
4.Наследственные тромбоцитопении (встречаются нечасто) |
Ассоциированы с качественными дефектами тромбоцитов, т.е. с тромбоцитопатиями. |
Чаще всего, в клинической практике дифференциальный диагноз обычно проводят между иммунной и гипопродуктивной формами тромбоцитопении. Эти патологии встречаются существенно чаще других, а остальные виды тромбоцитопений обычно не вызывают сложностей при их диагностике.
Протокол дифференциальной диагностики тромбоцитопении включает в себя анамнестические, клинические, лабораторные и инструментальные исследования.
Анамнез. При тщательном изучении анамнеза пациента с тромбоцитопенией можно получить ценную информацию, которая в значительной степени облегчит постановку диагноза. Особое внимание следует обращать:
– на наличие семейного анамнеза тромбоцитопении (наследственная тромбоцитопения у взрослых диагностируется нередко);
– вариант течения тромбоцитопении или кровопотери (впервые выявленная, хроническая или рецидивирующая);
– сопутствующие заболевания, особенно аутоиммунные, инфекционные или опухолевые;
– недавнюю вакцинацию или применение лекарственных препаратов, недавние путешествия (опасны развитием таких заболеваний, как малярия, риккетсиоз, лихорадка Денге), недавние трансфузии, пересадку органов в анамнезе;
– употребление алкогольных и хининсодержащих напитков, особенности питания;
– факторы риска ретровирусных инфекций или вирусных гепатитов;
– наличие беременности для женщин в пременопаузе. В случае, если в анамнезе отмечались рецидивирующие, клинически выраженные тромбоцитопении, при которых уровень тромбоцитов возвращался к норме в течение нескольких дней даже без специфического лечения, необходимо обследовать пациента на предмет лекарственно-индуцированной тромбоцитопении.
Объективный осмотр. Важными для диагностики тромбоцитопении безусловно являются проведение объективного осмотра кожных покровов и видимых слизистых оболочек, оценка геморрагического синдрома (тип, выраженность) по отношению к уровню тромбоцитов. У пациентов с тромбоцитопенией обычно наблюдается геморрагический синдром в виде петехий и экхимозов на коже и слизистых оболочках. Наличие внутрисуставных кровоизлияний или обширных кровоизлияний в мягкие ткани предполагает нарушение в коагуляционном звене гемостаза. Объективное физикальное обследование, направленное на выявление патологии со стороны других органов и систем (спленомегалия, гепатомегалия, лимфаденопатия, патология молочных желез, сердца, легких, щитовидной железы), необходимо для определения тактики поиска причин тромбоцитопении.
Лабораторная диагностика
Общий анализ крови с обязательным оптическим подсчетом числа тромбоцитов (по Фонио), определением количества ретикулоцитов, оценкой морфологии тромбоцитов (микроформы и гигантские тромбоциты), эритроцитов, нейтрофилов, скорости оседания эритроцитов. Необходимо обращать внимание на наличие агрегатов тромбоцитов, в том числе для исключения ложной тромбоцитопении при заборе крови с использованием в качестве консерванта ЭДТА.
Цитологическое исследование мазка периферической крови. Исследование мазка периферической крови до сих пор остается наиболее важным диагностическим мероприятием при тромбоцитопении, так как правильная и тщательная оценка морфологии клеток всех 3 ростков кроветворения дает нужное направление дифференциально-диагностическому поиску. Важное диагностическое значение имеют размер тромбоцитов, характеристика их гранул. При тромбоцитопении, обусловленной повышенным разрушением клеток, наряду с тромбоцитами нормального размера часто наблюдаются микро и макроформы. Выявление однотипной фракции тромбоцитов большого размера предполагает наличие наследственной макротромбоцитопении. Большие тромбоциты серого цвета при окраске по Райту–Гимзе свидетельствуют о синдроме «серых» тромбоцитов, встречающихся при аутосомно-доминантной наследственной макротромбоцитопении со склонностью к кровоточивости по причине отсутствия или значительного снижения в тромбоцитах количества α-гранул. При тромбоцитопении, обусловленной недостаточной продукцией, например, после химиотерапии, тромбоциты имеют нормальный размер. При миелодиспластическом синдроме тромбоциты различного размера (встречаются гигантские формы) и часто содержат мало гранул. При синдроме Вискотта–Олдрича и Х-сцепленной тромбоцитопении, которые обусловлены мутациями гена WAS, регистрируются микроформы. Тромбоцитопения нередко сопровождает онкогематологические заболевания (лейкозы и лимфомы), но при этом никогда не бывает единственной находкой. Необходимо обратить внимание на неспецифические отклонения от нормы в лейкоформуле (например, нейтрофилия, лимфоцитоз, лейкопения и др.), которые ассоциируются с тромбоцитопенией и встречаются при многих состояниях. Наличие гипосегментированных нейтрофилов (Пельгеровская аномалия) дает основание заподозрить миелодиспластический синдром, наличие темных грубых гранул (токсическая зернистость) в нейтрофилах – сепсис, атипичных лимфоцитов – вирусную инфекцию. Наличие лейкоцитарных включений (тельца Деле) и большого количества крупных тромбоцитов должно послужить основанием для тщательного исследования, чтобы исключить MYH9-зависимую врожденную макротромбоцитопению. Фрагменты эритроцитов в мазках периферической крови (шизоциты) указывают на тромботическую микроангиопатию (тромботическая тромбоцитопеническая пурпура / гемолитико-уремический синдром) или синдром диссеминированного внутрисосудистого свертывания (коагулопатия потребления). Сочетание тромбоцитопении с микросфероцитозом предполагает синдром Эванса, может наблюдаться и при тромботических микроангиопатиях. Макроцитоз и гиперсегментированность нейтрофилов предполагает недостаточность витаминаВ12 или фолиевой кислоты, наличие дакриоцитов – миелофиброз. Ядросодержащие эритроциты косвенно указывают на гемолитическую анемию и миелофиброз, а обнаружение внутриклеточных паразитов (например, при малярии) свидетельствует об инфекции.
Рис. 1. Алгоритм диагностики пациентов на основании мазка периферической крови.
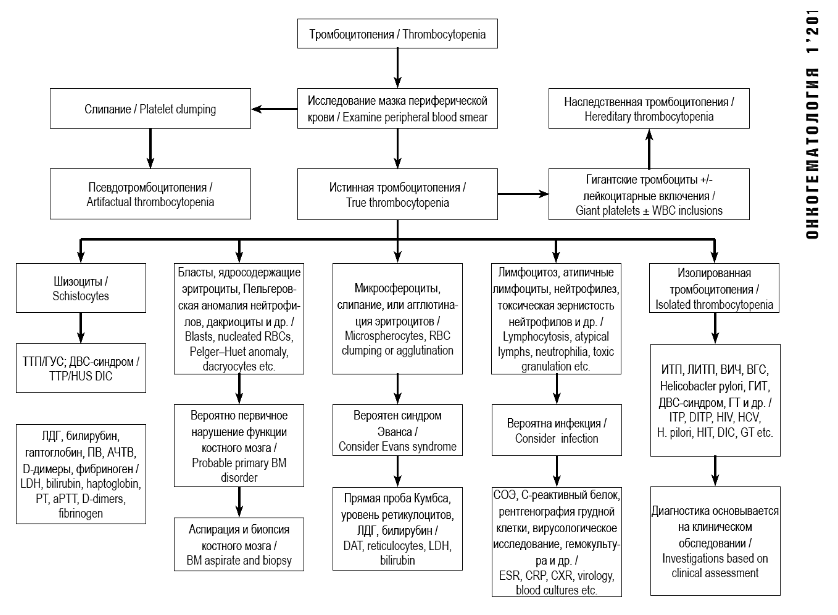
Сокращения: АЧТВ – активированное частичное тромбопластиновое время; ВГС – вирус гепатита С; ВИЧ – вирус иммунодефицита человека; ГИТ – гепарининдуцированная тромбоцитопения; ГУС – гемолитико-уремический синдром; ДВС – диссеминированное внутрисосудистое свертывание; ИТП – иммунная тромбоцитопения; ЛДГ – лактатдегидрогеназа; ЛИТП – лекарственная иммунная тромбоцитопения; ПВ – протромбиновое время; СОЭ – скорость оседания эритроцитов; ТТП – тромботическая тромбоцитопеническая пурпура
Биохимический анализ крови с определением всех основных параметров для оценки состояния внутренних органов и выявления сопутствующей патологии крови (общий белок, аспартатаминотрансфераза, аланинаминотрансфераза, билирубин общий и его фракции, креатинин, мочевина, щелочная фосфатаза, гамма-глютамилтранспептидаза, лактатдегидрогеназа, глюкоза).
Коагулограмма (активированное частичное тромбопластиновое время, протромбиновый индекс, тромбиновое время, фибриноген, антитромбин III, фибринолитическая активность, растворимые фибрин-мономерные комплексы, Д-димер, активность протеина С), агрегация тромбоцитов с аденозиндифосфатом, коллагеном, ристомицином и адреналином для оценки функционального состояния свертывающей системы и тромбоцитов. Количественный иммунохимический анализ крови для диагностики первичных или приобретенных иммунодефицитных заболеваний и состояний, при которых может измениться тактика лечения.
Цитологическое и гистологическое исследование костного мозга обязательно для исключения острых лейкозов, лимфопролиферативных заболеваний, миелодиспластического синдрома (МДС) и апластической анемии, метастазов опухолей в костный мозг и др. Для ИТП характерно повышенное или нормальное количество мегакариоцитов, их нормальные или гигантские формы без морфологических аномалий. Проведение трепанобиопсии показано при рецидивирующих и резистентных формах ИТП, у пациентов старше 60 лет, при малом числе мегакариоцитов в миелограмме, подозрении на вторичный генез тромбоцитопении.
Вирусологические исследования необходимы для исключения заболеваний вирусной природы, протекающих с тромбоцитопенией. Это исследования на ВИЧ, антитела к вирусам гепатита В и С, диагностический мониторинг семейства герпес-вирусов (IgM и IgG). С целью определения вирусной нагрузки проводится исследование методом полимеразной цепной реакции в режиме реального времени. Диагностика Helicobacter pylori у больных с гастритами и язвенной болезнью желудка и двенадцатиперстной кишки. Прямая проба Кумбса проводится у больных с анемией и ретикулоцитозомдля исключения аутоиммунной гемолитической анемии и синдрома Фишера–Эванса.
Маркеры тромбофилии определяют при отягощенном тромботическом анамнезе, наличии агрегатов тромбоцитов в мазке крови, нормальной агрегации тромбоцитов при глубокой тромбоцитопении.
Специфические тромбоцитассоциированные антитела
- Высокий титр тромбоцитассоциированных антител к гликопротеинам мембраны тромбоцитов является дополнительным показателем, указывающим на иммунный генез тромбоцитопении, а повышение гликокалицина – показателем разрушения тромбоцитов. Анализ на антитромбоцитарные антитела не характеризуется высокой чувствительностью, хотя его специфичность достигает 90 %.
- Волчаночный антикоагулянт, антинуклеарные антитела, антитела к нативной (двуспиральной) ДНК, антитела к кардиолипинам (IgM и IgG) и антитела к ß-2-гликопротеину 1 (IgM и IgG) позволяют заподозрить или отвергнуть СКВ и АФС.
- Антититела к тиреоидной пероксидазе служат тестом для исключения аутоиммунного тиреоидита.
Ультразвуковое исследование или компьютерную томографию (КТ) органов брюшной полости и забрюшинного пространства, рентгенографию или КТ органов грудной клетки назначают для исключения других заболеваний (лимфопролиферативных, опухолей и др.), протекающих с тромбоцитопенией. Другие обследования (эзофагогастродуоденоскопия, маммография, колоноскопия и др.) проводят для исключения онкологических заболеваний. Цель исследования – оценка результатов применения протокола дифференциальной диагностики тромбоцитопений в клинической практике.
Лекарственные тромоцитопении.
Гепарин-индуцированная тромбоцитопения. ГИТ является наиболее часто встречающейся лекарственной формой тромбоцитопении. Она развивается после введения нефракционированного гепарина и гораздо реже при использовании низкомолекулярных гепаринов. Различают ГИТ I и II типа. ГИТ I типа имеет не иммунный характер и обусловлена незначительной активацией тромбоцитов гепарином и потенцирующим эффектом гепарина на активацию тромбоцитов такими агонистами, как аденозиндифосфат (АДФ), коллаген и др. Этот вид ГИТ развивается достаточно часто и характеризуется умеренным снижением количества тромбоцитов вскоре (в первые дни) после введения гепарина и быстрым восстановлением после его отмены. ГИТ II типа имеет иммунный характер и развивается вследствие образования гаптеновых антител против комплекса гепарин – ТФ4. Антитела в составе таких комплексов, фиксируясь на поверхности тромбоцитов, взаимодействуют с тромбоцитарным Fc-рецептором и стимулируют их активацию, которая приводит к образованию тромбоцитарных агрегатов и внутрисосудистых тромбов. Включение тромбоцитов в такие тромбы приводит к существенному снижению концентрации циркулирующих тромбоцитов – обычно более 50% от исходного уровня и часто ниже 50·109 /л. Таким образом, клиническим диагностическим критерием ГИТ II типа является глубокая тромбоцитопения, ассоциированная с тромбозами. Еще один клинический признак характерный для ГИТ II типа – это манифестация заболевания через 5–10 дней после начала применения гепарина. ГИТ II типа встречается приблизительно в 1– 3% случаев при длительном использовании нефракционированного гепарина, чаще всего при проведении ортопедических и сердечно-сосудистых операций после длительной гепариновой терапии. Специальные тесты для диагностики ГИТ направлены либо на регистрацию активации тромбоцитов антителами против комплекса гепарин – ТФ4, либо на прямое выявление таких антител иммунологическими методами. Наиболее информативным и воспроизводимым активационным тестом является регистрация секреции из плотных гранул тромбоцитов с использованием 14 C-меченного серотонина при добавлении к ним сыворотки/плазмы больного в присутствии гепарина. Для регистрации антител против комплекса гепарин – ТФ4 применяют различные коммерческие наборы, базирующиеся как на вариантах классического твердофазового ИФА, так и на детекции антител в жидкой фазе. В качестве мишени используют предобразованный комплекс гепарин – ТФ4.
Наиболее известный пример лекарственной тромбоцитопении – это ГИТ II типа (ГИТ II), причиной которой является выработка аутоантител против комплекса гепарина с тромбоцитарным фактором 4 (ТФ4). В случае хинин- и/или хинидин-зависимой тромбоцитопении антигеном аутоантител является комплекс хинина или хинидина с ГП Ib. Эти соединения в настоящее время применяют в качестве лекарственных агентов при ряде заболеваний; они также входят в состав некоторых напитков (тоник, швебс).
ГИТ - одно из самых больших среди всех случаев побочного воздействия лекарственных средств (не считая тромбоцитопении, вызванной химиотерапией), а среди пациентов с медикаментозными иммунными нарушениями клеток крови оно, несомненно, максимально. Своевременная диагностика и переход не альтернативные антикоагулянты негепариновой природы-ключ к предотвращению новых осложнений ГИТ.
Еще один вариант развития лекарственной тромбоцитопении – выработка аутоантител против комплекса ГП IIb – IIIa c антагонистами этого рецептора (абциксимаб, эптифибатид, тирофибан). Обычно диагностика лекарственной тромбоцитопении не требует применения специальных методов. Достаточно установить связь тромбоцитопении с началом применения лекарства и зарегистрировать последующее восстановление числа тромбоцитов, ассоциированное с его отменой. Специальные методы диагностики основаны на идентификации в крови пациента антител, реагирующих с лекарством, фиксированным на поверхности тромбоцитов и/или в комплексе с тромбоцитарным антигеном. Для этих целей применяют те же методы, что и при исследовании обычных антитромбоцитарных антител, однако реакцию проводят в присутствии гаптенового лекарственного соединения. Контрольная проба в этом случае не содержит лекарства. Аутоантитела должны выявляться в пробах, содержащих изучаемое лекарство, и не реагировать с контрольными пробами.
Литература
- Анфимова О.М., Хаспекова С.Г., Власова И.В., Мазуров А.В. Определение антигенов антитромбоцитарных антител у больных с различными формами тромбоцитопении. Бюлл Эксп Биол Мед. 1998;
- Баркаган З.С. Патология тромбоцитарного гемостаза // Руководство по гематологии / под ред. А. И. Воробьева, издание третье, в 3-х т. Т. 3. М.: Ньюдиамед, 2005.
- Баркаган З.С. Синдромы внутрисосудистого диссеминированного свертывания крови // Руководство по гематологии / под ред. А. И. Воробьева, издание третье, в 3-х т. Т. 3. М.: Ньюдиамед, 2005.
- Баркаган З.С. Геморрагические заболевания и синдромы. М. 1988.
- Войцеховский В.В., Ландышев Ю.С., Целуйко С.С., Лысенко А.В. Лейкемоидные реакции и эритроцитозы. Благовещенск.: ПКИ Амурский медицинский журнал №2 (18) 2017 25 «Зея», 2013.
- Воробьев П.А. Актуальный гемостаз. М. 2004.
- Зотиков Е.А., Бабаева А. Г., Головкина Л.Л. Тромбоциты и антитромбоцитарные антитела. Монолит. М., 2003.
- Мазуров А.В. Лабораторная диагностика иммунных тромбоцитопений. В кн.: А.В. Мазуров. Физиология и патология тромбоцитов. М.: Литтерра, 2011.
- Мазуров А.В. Физиология и патология тромбоцитов. М.: Литтерра, 2011:
- Меликян А.Л., Пустовая Е.И., Калинина М.В. и др. Диагностический подход при тромбоцитопении. Гематология и трансфузиология 2016;61(1, Приложение1):
- Меликян А.Л., Пустовая Е.И., Цветаева Н.В. и др. Национальные клинические рекомендации по диагностике и лечению первичной иммунной тромбоцитопении (идиопатической тромбоцитопенической пурпуры) у взрослых. Гематология и трансфузиология 2015;
- Филатов Л.Б. Тромботические микроангиопатии // Редкие гематологические болезни и синдромы. Под ред. М.А Волковой. М.: Практическая медицина. 2011.
- Филатов Л.Б. Тромботическая тромбоцитопеническая пурпура (болезнь Мошковица) // Редкие гематологические болезни и синдромы. Под ред. М.А Волковой. М.: Практическая медицина. 2011.















